Ugledni naučno-medicinski magazin CUREUS preneo je 16. avgusta studiju/izveštaj nastao nakon prvog slučaja vakcinisanog lica koje je nakon vakcinacije kao posledicu vakcinacije obolelo od Toksične epidermalne nekrolize.
U nastavku vam donosimo kompletan izveštaj i prikaz fotografija obolelog lica te vas upozoravamo da ukoliko imate slabiji stomak izbegnete da gledate te fotografije.
Apstraktno
Stevens-Johnsonov sindrom-toksična epidermalna nekroliza (SJS/TEN) je spektar akutnih, odloženih reakcija preosetljivosti koje utiču na kožu i sluzokožu. Uzroci ovih poremećaja, pored infekcija i u retkim slučajevima i vakcinacije, su lekovi. Prijavljujemo slučaj TEN kod 49-godišnje žene bez prethodne istorije bolesti. Poremećaj se razvio nedelju dana nakon što je primljena prva doza vakcine protiv Covid-а 19 bez ikakvih prethodnih utvrdjenih uzroka. Pacijentkinja je primila dve doze inhibitora faktora tumorske nekroze-alfa (etanercept) i prestala je da razvija nove lezije nakon dva dana od početne doze; potpuno ozdravljenje je primećeno nakon 22 dana i nisu uočeni nikakvi neželjeni efekti kod našeg pacijenta. Ovaj slučaj pokazuje izuzetno retku komplikaciju vakcine protiv Covid-а 19. Prednosti primanja Covid-а 19 nadmašuju potencijalni rizik.
Uvod
Toksična epidermalna nekroliza (TEN) je retko imunološki posredovana, po život opasna kožna reakcija koju karakteriše stvaranje plikova i opsežno odvajanje epidermisa na više od 30% površine tela. Procenjuje se da je učestalost od 0,4 do 1,9 slučajeva na milion stanovnika godišnje širom sveta i procenjena stopa mortaliteta je od 25% do 35%. Lekovi su obično uzrok TEN-a (na primer, određeni antibiotici i antiepileptici). Stevens-Johnsonov sindrom (SJS)/TEN, izazvan vakcinacijom je redak, sa manje od dvadeset prijavljenih slučajeva u objavljenoj literaturi, pri čemu je prijavljeno da vakcina protiv morbila izaziva i SJS i TEN, vakcine protiv varičele, malih boginja, antraksa, tetanusa i gripa su uzrokovale samo SJS, a MMR (morbili, zauške, rubeola), prijavljeno je da vakcine protiv hantavirusa i meningokokne B izazivaju TEN. Pacijent obično razvije groznicu i druge simptome slične gripu jednu do tri nedelje nakon izlaganja lekovima, nakon čega slede bolne eritematozne do purpurne kožne lezije koje imaju tendenciju srastanja. Sledeće erozijee, vezikulobulozne lezije i epidermalno odvajanje se razvijaju na širokoj površini tela. Sluznice su takođe zahvaćene, a pacijent razvija oralne čireve, vaginalne čireve i mogući akutni konjunktivitis. U ovom izveštaju prijavljujemo slučaj TEN nakon primene Pfizer-ove vakcine protiv Covid-a 19.
Prezentacija slučaja
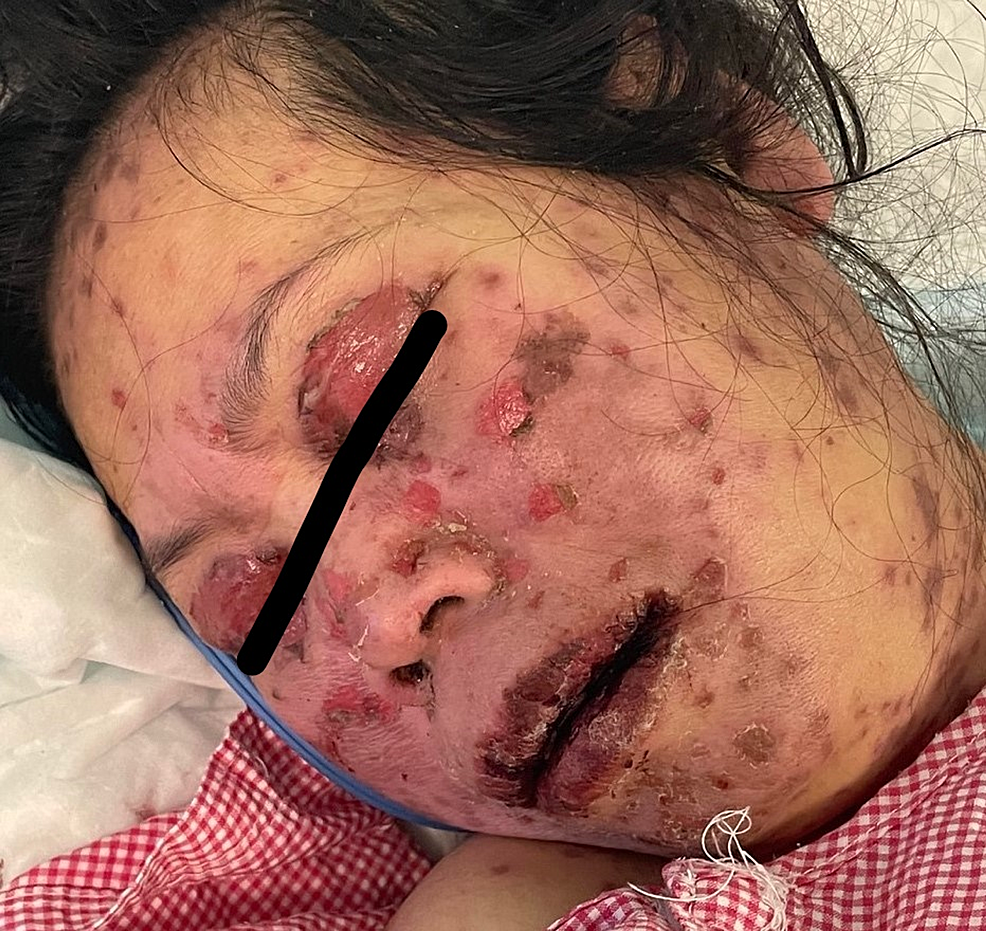
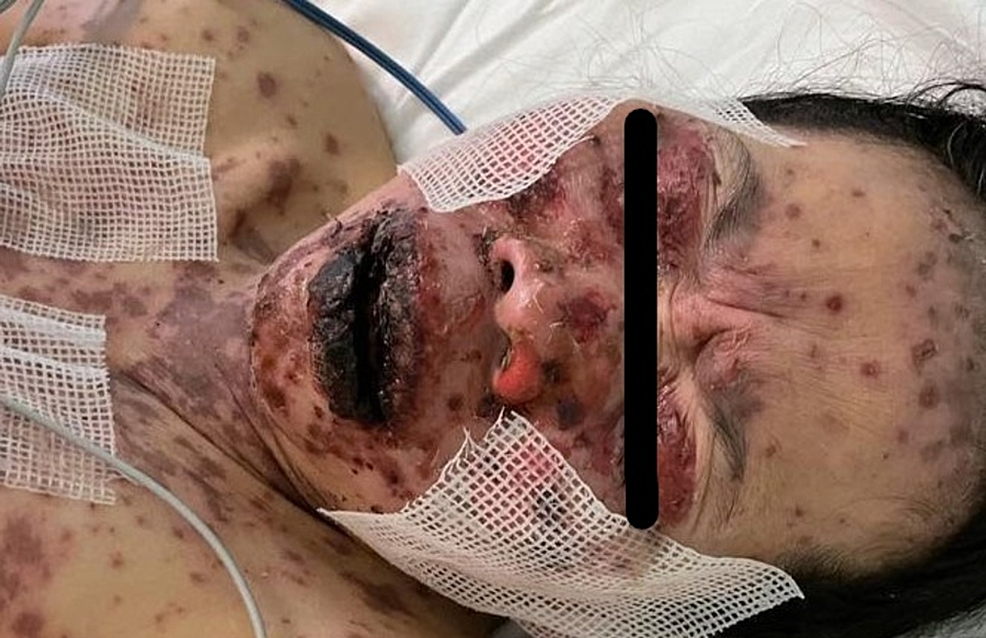
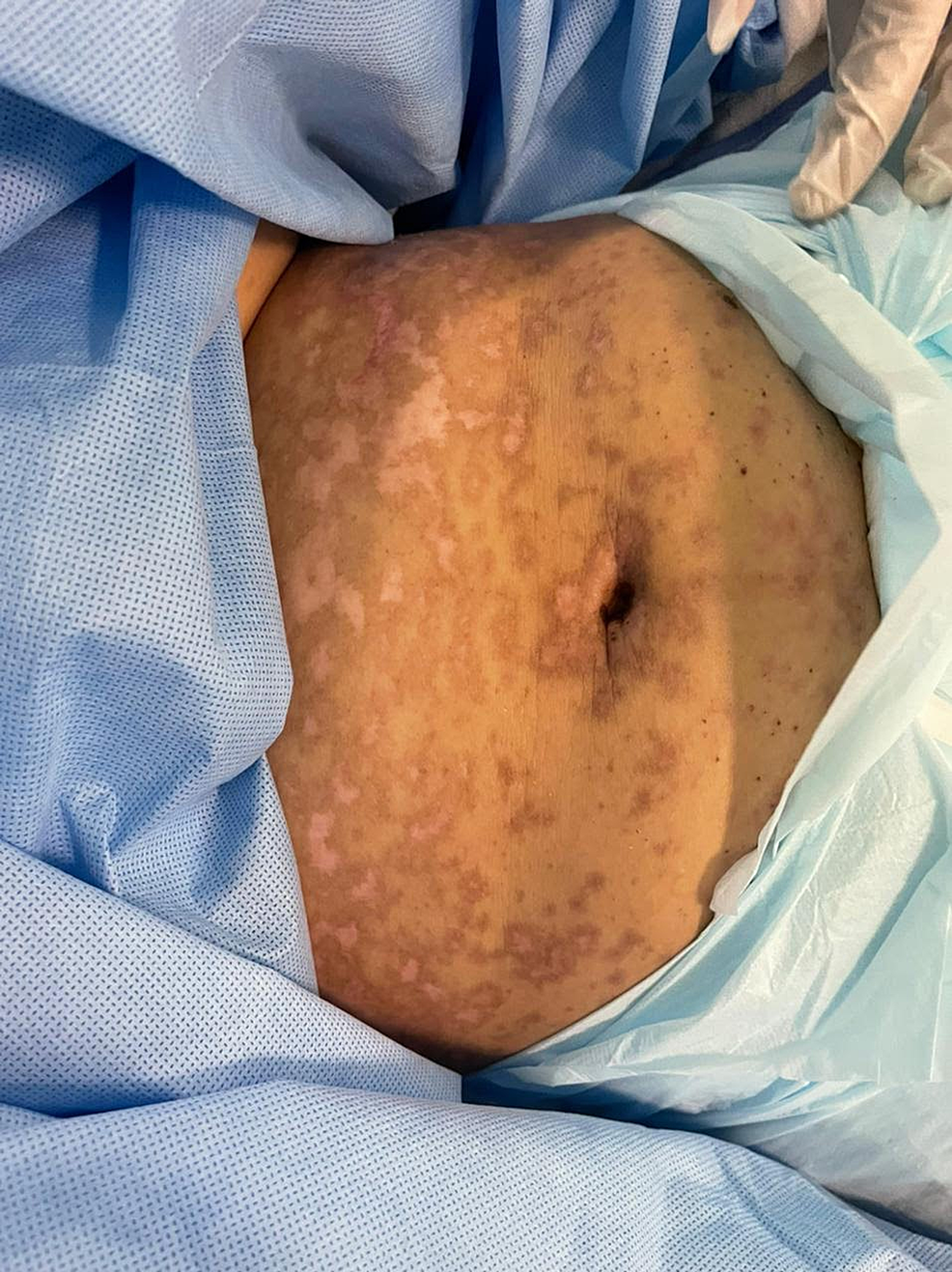
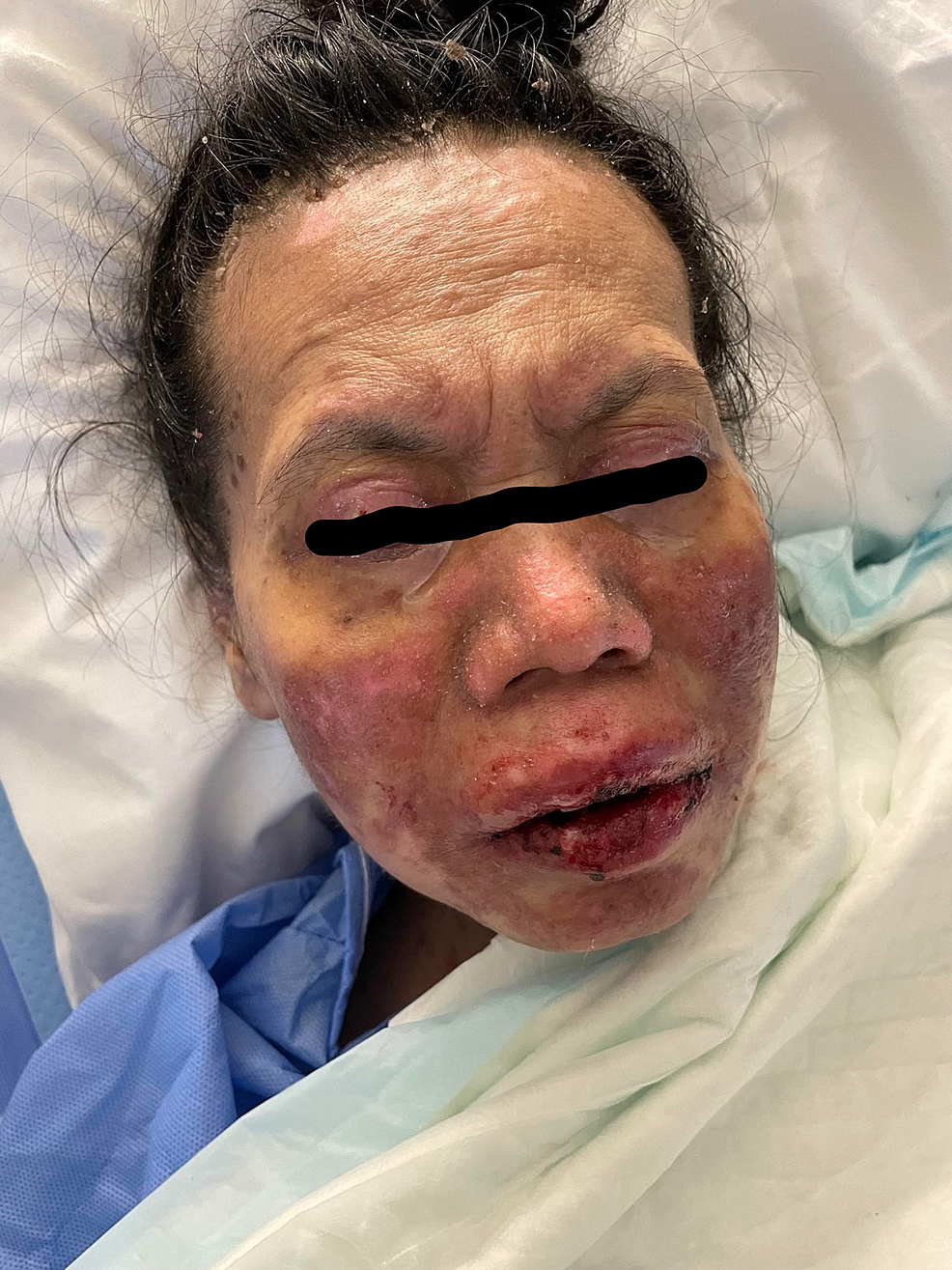
49-godišnja žena bez prethodne istorije bolesti predata je hitnoj pomoći sa istorijom groznice i erupcijom kože. Primila je vakcinu protiv Covid-a 19 Pfizer vakcinom u dozi od 0,3 ml koja se daje intramuskularno, nedelju dana pre razvoja simptoma. Pacijentkinja je počela da razvija groznicu, umor i glavobolju, praćene kožnim lezijama koje su uticale na njeno telo i počele da se šire na lice i gornje udove sa oralnim ulceracijama. Pacijentkinja je pregledana u domu primarne zdravstvene zaštite i dobila je paracetamol i nije usledilo nikakvo poboljšanje. Pacijentkinja nije imala istoriju uzimanja novih lekova ili kozmetičkih tretmana u poslednja dva meseca pre razvoja kožnih lezija. Pacijentkinja je nakon pregleda bila vitalno stabilna, uznemirena i imala je jake bolove. Imala je brojne purpurične i tamnocrvene makule koje su uključivale grudi, trbuh, gornje udove, lice, genitalije i gornji deo butina sa delovima koji pokazuju srastanje lezija sa mlitavim bulama i područjima epidermalnog odvajanja sa pozitivnim predznakom Nikolskog. Sluznica je bila uključena u njeno stanje, gde je imala opsežne oralne ulceracije i hemoragične korice preko usana, kao i bilateralna zagušenja konjunktive zajedno sa erozijama gornjih kapaka i lezijama sluznice genitalija. Procenjuje se da je njeno učešće u telesnoj površini (BSA) veće od 30%. Laboratorijska procena pokazala je nizak nivo belih krvnih zrnaca (3,87×109/L) i povišene jetrene enzime (aspartat aminotransferaza /AST/178 U/L, alanin aminotransferaza /ALT/ 90 U/L). Rendgenski snimak grudnog koša je bio normalan i imala je negativnu serologiju na hepatitis B, C i HIV. Ocena ozbiljnosti bolesti za toksičnu epidermalnu nekrolizu (SCORTEN) bila je dva na dan prijema jer je bila starija od 40 godina i imala je nivo bikarbonata u serumu manji od 20 mmol/l.
Histopatološki pregled lezije pokazao je epidermalnu nekrozu pune debljine zajedno sa dermalno-epidermalnom separacijom i nekrotičnim keratinocitima.
Pacijentkinja je primljena u jedinicu visoke zavisnosti (HDU) i sa njom se postupalo na aseptičan način: Započeta je IV zamena tečnosti i nutritivna podrška. Oftalmološki, OB/GIN i urološki timovi bili su uključeni u upravljanje slučajem, jer je njena bolest zahvatila oči, pa su joj bili potrebni lokalni antibiotici i lokalna maziva. Osim toga, imala je erozije koje su zahvatale njene genitalije, pa je stavljena topikalna vazelinska gaza, a OB/GIN i urološki timovi su je pratili kako bi spriječili buduće komplikacije. Pacijentkinja je dobila dve doze etanercepta po 50 mg/ml-potkožno, prvu na dan prijema, a drugu nakon dva dana prijema. Pacijentkinja je prestala da razvija nove lezije nakon dva dana od prve doze, a potpuno izlečenje je zabeleženo nakon 22 dana. Kod naše pacijentkinje nisu zabeleženi nikakvi neželjeni efekti.
Diskusija
SJS/TEN predstavlja grupu retkih, teških i potencijalno fatalnih reakcija odloženog tipa četiri preosetljivosti. Lekovi su daleko najčešći uzrok ovih stanja. Međutim, SJS/TEN bi mogao biti u vrlo retkim slučajevima uzrokovan vakcinacijom. Prezentacija počinje simptomima sličnim gripu, nakon čega sledi bolan osip koji se širi i stvara mehuriće. TEN lezije se sastoje od ciljanih lezija i purpuričnih makula sa epidermalnom nekrozom pune debljine, zajedno sa zahvatanjem sluznice. TEN se smatra hitnom medicinskom intervencijom koja zahteva hitni medicinski tretman, pri čemu onog koji je učinio prekršaj, ako je prisutan, treba odmah prekinuti. Najčešće zahvaćena mesta u SJS/TEN su lice, dlanovi, tabani i prednje područje trupa. Osim toga, genitalna, očna i bukalna sluznica su obično zahvaćene. U SJS je zahvaćeno manje od 10% površine tela, dok je u TEN uključeno više od 30% površine tela. Ako je zahvaćenost kože između 10% i 30%, smatra se da se SJS-TEN preklapa. Veruje se da je patofiziologija iza razvoja SJS/TEN specifični CD8+ limfociti specifični za lek, pri čemu ove citotoksične T ćelije oslobađaju granulizin, granzim B i perforin – ti enzimi dovode do stvaranja pora i aktiviranja kaskade smrti u zahvaćenim ćelijama. Pored toga, faktor tumorske nekroze (TNF) -alfa i interferon-gama se u značajnim količinama izlučuju aktiviranim T ćelijama, što dovodi do prekomerne ekspresije Fas liganda i smrti keratinocita posredovane Fas-om.
Vakcina protiv COVID-19 sastoji se od dve komponente (pomoćne supstance i virotopi). Pretpostavljeno je da antigen virotopa, koji je eksprimiran na površini keratinocita, može dovesti do aktivacije citotoksičnih T limfocita i smrti epidermalnih ćelija. SJS/TEN je klinička i histopatološka dijagnoza. Na histopatologiji postoji nekroza keratinocita i dermalni limfocitni infiltrat sa negativnim ciljnim imunofluorescentnim testom. Pacijentima sa TEN-om je potrebna intezivna nega, kao što je prekid uzročnika bolesti, prijem u jedinicu za intenzivnu negu ili opekotine, zamena tečnosti i elektrolita, hranjenje nazogastričnom sondom ili potpuna parenteralna ishrana uz kontrolu bola i temperature. Sepsa i zatajenje organa su najstrašnija komplikacija TEN-a. Pokazalo se da su nivoi TNF-alfa povišeni u uzorcima biopsije kože, tečnosti u blisteru i serumu pacijenata sa TEN-om, podstičući upotrebu biološke terapije koja koristi anti-TNF-alfa delovanje. U jednoj od studija, činilo se da je jedna doza etanercepta od 50 mg/ml potkožno modifikovala tok bolesti gde je primećeno značajno smanjenje edema i zaustavljanje razvoja bolesti u samo 24 sata. Poslednjih godina korišćeni su antagonisti TNF-alfa, a većina slučajeva pokazala je značajno poboljšanje sa prestankom formiranja lezije u roku od dva dana i potpunom rezolucijom u roku od 20 dana. Takođe, kod pacijenata sa SJS/TEN -om lečenih etanerceptom nisu dokumentovani ozbiljni neželjeni efekti. Osim toga, u poređenju sa pojedincima kojima su davani kortikosteroidi, postojala je niža stopa gastrointestinalnog krvarenja i smanjeni nivoi ekspresije granulizina i TNF-alfa. Plazmafereza, intravenozni imunoglobulin (IVIG) i možda najperspektivniji inhibitori TNF-a, poput etanercepta, sve su mogućnosti lečenja TEN-a izazvanog vakcinom. Međutim, upotreba IVIG-a i visokih doza sistemskih kortikosteroida i dalje je kontroverzna. Veruje se da plazmafereza deluje kod TEN pacijenata na osnovu premise o uklanjanju leka, metabolita leka ili citotoksičnog posrednika iz cirkulacije. Međutim, jedna švedska studija nije otkrila nikakvu korist od plazmafereze kod osam pacijenata u poređenju sa pacijentima u drugim studijama koji su primali ekvivalentnu negu podrške, ali ne i plazmaferezu. U ovoj fazi nema dovoljno podataka koji bi opravdali upotrebu plazmafereze iznad drugih pomoćnih metoda. U randomizovanom kontrolisanom ispitivanju koje je upoređivalo efikasnost etanercepta i kortikosteroida kod pacijenata sa SJS/TEN, utvrđeno je da etanercept promoviše zarastanje kože i oralne sluzokože i olakšava ponovnu epitelizaciju. Prema našim saznanjima, ovo je prvi prijavljeni slučaj TEN sekundarnog tipa u odnosu na vakcinu Pfizer Covid 19. Bila su dva slučaja vakcine SJS posle Covid-a 19. U prvom slučaju nisu pomenuli naziv ili dozu vakcine koju je njihov pacijent primio. Međutim, u drugom slučaju, pomenuli su da je njihov pacijent razvio SJS nakon što je primio drugu dozu vakcine Pfizer Covid 19. Naš pacijent se potpuno oporavio nakon što je primio dve doze etanercepta.
Zaključci
Ovaj primer ističe izuzetno retku posledicu vakcine. Ali koristi u sadašnjim okolnostima uveliko nadmašuju rizike, pa stoga zajednica ne bi trebalo da okleva u traženju vakcinacije. Stoga, dok izvještavamo o ovom slučaju, naglašavamo retkost pojavljivanja ovakvih nuspojava, a s obzirom na okolnosti, to ne bi trebalo uticati na odluku o uzimanju vakcine, niti izazvati dodatne zablude. U našem slučaju, objasnili smo patofiziologiju iza razvoja toksične epidermalne nekrolize sekundarne vakcinaciji i istakli smo uspešnost eternacepta kao bezbedan i brz tretman ovog stanja.
Autori izveštaja- Mohamad Bakir , Hanan Almeshal, Rifah Alturki, Sulaiman Obaid, Areej Almazroo iz Princ Mohammed Bin Abdulaziz Bolnice, Riyadh, SAU
Reference:
- Schwartz RA, McDonough PH, Lee BW: Toksična epidermalna nekroliza: Part I. Introduction, history, classification, clinical features, systemic manifestations, etiology, and immunopathogenesis . J Am Acad Dermatol. 2013, 69:173.e1-13; quiz 185-6. 10.1016/j.jaad.2013.05.003
- Schwartz RA, McDonough PH, Lee BW: Toxic epidermal necrolysis: Part II. Prognosis, sequelae, diagnosis, differential diagnosis, prevention, and treatment. J Am Acad Dermatol. 2013, 69:187.e1-16; quiz 203-4. 10.1016/j.jaad.2013.05.002
- Mockenhaupt M: Epidemiology of cutaneous adverse drug reactions. Chem Immunol Allergy. 2012, 97:1-17. 10.1159/000335612
- Rosenblatt AE, Stein SL: Cutaneous reactions to vaccinations. Clin Dermatol. 2015, 33:327-32. 10.1016/j.clindermatol.2014.12.009
- Ball R, Ball LK, Wise RP, Braun MM, Beeler JA, Salive ME: Stevens-Johnson syndrome and toxic epidermal necrolysis after vaccination: reports to the vaccine adverse event reporting system. Pediatr Infect Dis J. 2001, 20:219-23. 10.1097/00006454-200102000-00022
- Dobrosavljevic D, Milinkovic MV, Nikolic MM: Toxic epidermal necrolysis following morbilli-parotitis-rubella vaccination. J Eur Acad Dermatol Venereol. 1999, 13:59-61.
- Harr T, French LE: Stevens-Johnson syndrome and toxic epidermal necrolysis. Chem Immunol Allergy. 2012, 97:149-66. 10.1159/000335627
- Grazina I, Mannocci A, Meggiolaro A, La Torre G: Is there an association between Stevens-Johnson Syndrome and vaccination? A systematic review. Ann Ig. 2020, 32:81-96. 10.7416/ai.2020.2333
- Oakley AM, Krishnamurthy K: Stevens Johnson Syndrome. StatPearls [Internet]. StatPearls Publishing (ed): Treasure Island, 2021; 2021 Jan-.
- Stone CA Jr, Rukasin CR, Beachkofsky TM, Phillips EJ: Immune-mediated adverse reactions to vaccines. Br J Clin Pharmacol. 2019, 85:2694-706. 10.1111/bcp.14112
- Dash S, Sirka CS, Mishra S, Viswan P: Covid-19 vaccine induced Steven-Johnson syndrome: a case report. Clin Exp Dermatol. 2021, 10.1111/ced.14784
- Paquet P, Paquet F, Al Saleh W, Reper P, Vanderkelen A, Piérard GE: Immunoregulatory effector cells in drug-induced toxic epidermal necrolysis. Am J Dermatopathol. 2000, 22:413-7. 10.1097/00000372-200010000-00005
- Posadas SJ, Padial A, Torres MJ, et al.: Delayed reactions to drugs show levels of perforin, granzyme B, and Fas-L to be related to disease severity. J Allergy Clin Immunol. 2002, 109:155-61. 10.1067/mai.2002.120563
- Chahal D, Aleshin M, Turegano M, Chiu M, Worswick S: Vaccine-induced toxic epidermal necrolysis: a case and systematic review. Dermatol Online J. 2018241, 13030-7. 10.5070/D3241037941
- Wang CW, Yang LY, Chen CB, et al.: Randomized, controlled trial of TNF-α antagonist in CTL-mediated severe cutaneous adverse reactions. J Clin Invest. 2018, 128:985-96. 10.1172/JCI93349
- St John J, Ratushny V, Liu KJ, et al.: Successful use of cyclosporin a for Stevens-Johnson syndrome and toxic epidermal necrolysis in three children. Pediatr Dermatol. 2017, 34:540-6. 10.1111/pde.13236
- Furubacke A, Berlin G, Anderson C, Sjöberg F: Lack of significant treatment effect of plasma exchange in the treatment of drug-induced toxic epidermal necrolysis?. Intensive Care Med. 1999, 25:1307-10. 10.1007/s001340051063
- Fernando SL: The management of toxic epidermal necrolysis. Australas J Dermatol. 2012, 53:165-71. 10.1111/j.1440-0960.2011.00862.x
- Elboraey MO, Essa EE: Stevens-Johnson syndrome post second dose of Pfizer COVID-19 vaccine: a case report. Oral Surg Oral Med Oral Pathol Oral Radiol. 2021, 10.1016/j.oooo.2021.06.019